
Enfermedad de Parkinson
El Parkinson afecta al sistema nervioso en el área encargada de coordinar la actividad, el tono muscular y los movimientos.
Se trata de un proceso crónico que pertenece a un grupo de trastornos que tienen su origen en la degeneración y muerte progresiva de unas neuronas, las dopaminérgicas, cuyo neurotransmisor primario es la dopamina y que cumplen funciones en el sistema nervioso central. Es debido a estas características, que se considera una enfermedad neurodegenerativa.
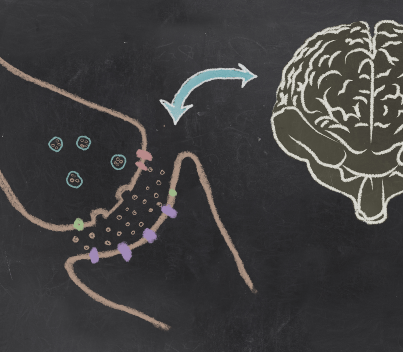
Los síntomas de la enfermedad de Parkinson se manifiestan una vez se produce una importante pérdida de las neuronas encargadas de controlar y coordinar los movimientos y el tono muscular. Esta pérdida neuronal se localiza en la zona de unión entre el cerebro y la médula espinal, el tronco del encéfalo, particularmente en aquellas neuronas que se hallan en un núcleo llamado sustancia negra y más concretamente, en una porción de este núcleo que se denomina la parte compacta. La sustancia negra recibe este nombre debido a que algunas neuronas de este núcleo se encargan de producir un pigmento que se llama melanina y que le confiere una coloración oscura.
En la Enfermedad de Parkinson se pierden dichas neuronas, por lo cual el núcleo palidece. A medida que las neuronas pigmentadas de la sustancia negra desaparecen, se deja de producir una sustancia llamada dopamina. La dopamina es un aminoácido que, en el cerebro, actúa como neurotransmisor, es decir, que es capaz de transportar información desde un grupo de neuronas a otro a través de mecanismos químicos y eléctricos. La dopamina se encarga de trasmitir información desde la sustancia negra a otras zonas de cerebro que forman entre sí un circuito de conexiones. Como consecuencia de la degeneración de la sustancia negra disminuyen los niveles de dopamina, apareciendo los trastornos característicos de la enfermedad.
Sin embargo, no se debe olvidar que el párkinson afecta a otras regiones del sistema nervioso y a otros neurotransmisores diferentes a la dopamina, lo que provoca otros síntomas a parte de los motores, que son conocidos como “síntomas no motores”. Estos últimos pueden aparecer años antes que los síntomas motores, siendo los más conocidos: depresión, reducción del olfato, estreñimiento y trastorno del sueño REM (con ensoñaciones muy vívidas).
A pesar de las numerosas investigaciones que existen y que se están llevando a cabo sobre la enfermedad de Parkinson, aún se desconoce su etiología o causa por lo que también se desconoce cómo prevenirla. Lo que sí se conoce es que afecta a ambos sexos y que más del 70% de las personas diagnosticadas superan los 65 años, a pesar de lo cual no es una enfermedad exclusiva de personas adultas mayores (el 30% tiene menos de 65 años).
Los síntomas de la enfermedad de Parkinson se manifiestan una vez se produce una importante pérdida de las neuronas encargadas de controlar y coordinar los movimientos y el tono muscular. Esta pérdida neuronal se localiza en la zona de unión entre el cerebro y la médula espinal, el tronco del encéfalo, particularmente en aquellas neuronas que se hallan en un núcleo llamado sustancia negra y más concretamente, en una porción de este núcleo que se denomina la parte compacta. La sustancia negra recibe este nombre debido a que algunas neuronas de este núcleo se encargan de producir un pigmento que se llama melanina y que le confiere una coloración oscura.
En la Enfermedad de Parkinson se pierden dichas neuronas, por lo cual el núcleo palidece. A medida que las neuronas pigmentadas de la sustancia negra desaparecen, se deja de producir una sustancia llamada dopamina. La dopamina es un aminoácido que, en el cerebro, actúa como neurotransmisor, es decir, que es capaz de transportar información desde un grupo de neuronas a otro a través de mecanismos químicos y eléctricos. La dopamina se encarga de trasmitir información desde la sustancia negra a otras zonas de cerebro que forman entre sí un circuito de conexiones. Como consecuencia de la degeneración de la sustancia negra disminuyen los niveles de dopamina, apareciendo los trastornos característicos de la enfermedad.
Sin embargo, no se debe olvidar que el párkinson afecta a otras regiones del sistema nervioso y a otros neurotransmisores diferentes a la dopamina, lo que provoca otros síntomas a parte de los motores, que son conocidos como “síntomas no motores”. Estos últimos pueden aparecer años antes que los síntomas motores, siendo los más conocidos: depresión, reducción del olfato, estreñimiento y trastorno del sueño REM (con ensoñaciones muy vívidas).
A pesar de las numerosas investigaciones que existen y que se están llevando a cabo sobre la enfermedad de Parkinson, aún se desconoce su etiología o causa por lo que también se desconoce cómo prevenirla. Lo que sí se conoce es que afecta a ambos sexos y que más del 70% de las personas diagnosticadas superan los 65 años, a pesar de lo cual no es una enfermedad exclusiva de personas adultas mayores (el 30% tiene menos de 65 años).
Principales Síntomas del Parkinson
Entre los síntomas más comunes destacan:
Temblores: Lentos y rítmicos. Sobresalen en estados de reposo y disminuyen al hacer un movimiento voluntario. Normalmente, son asimétricos (predominando más en un lado del cuerpo que en el otro).No necesariamente los presentan todos los pacientes.
Rigidez muscular: Resistencia a mover las extremidades, hipertonía muscular.
Bradicinesia: Lentitud de movimientos voluntarios y automáticos (caminar, vestirse, asearse, comer, hablar, etc.).. Falta de expresividad en la cara. Escritura lenta y pequeña (micrografía). Torpeza manipulativa.
Alteraciones en la postura: Inclinación del tronco y la cabeza hacia delante. Codos y rodillas están como encogidos.
Alteraciones al andar: Marcha lenta, arrastrando los pies. A veces se dan pasos rápidos y cortos (festinación), con dificultad para pararse. Episodios de bloqueo (los pies parecen que están pegados al suelo).
Trastorno del equilibrio: Reflejos alterados, fáciles caídas.
Trastornos del sueño: insomnio para coger el primer sueño, sueño muy fragmentado en la noche, despertarse muy temprano y no volver a dormirse, pesadillas vívidas, gritos nocturnos, somnolencia diurna.
Temblores: Lentos y rítmicos. Sobresalen en estados de reposo y disminuyen al hacer un movimiento voluntario. Normalmente, son asimétricos (predominando más en un lado del cuerpo que en el otro).No necesariamente los presentan todos los pacientes.
Rigidez muscular: Resistencia a mover las extremidades, hipertonía muscular.
Bradicinesia: Lentitud de movimientos voluntarios y automáticos (caminar, vestirse, asearse, comer, hablar, etc.).. Falta de expresividad en la cara. Escritura lenta y pequeña (micrografía). Torpeza manipulativa.
Alteraciones en la postura: Inclinación del tronco y la cabeza hacia delante. Codos y rodillas están como encogidos.
Alteraciones al andar: Marcha lenta, arrastrando los pies. A veces se dan pasos rápidos y cortos (festinación), con dificultad para pararse. Episodios de bloqueo (los pies parecen que están pegados al suelo).
Trastorno del equilibrio: Reflejos alterados, fáciles caídas.
Trastornos del sueño: insomnio para coger el primer sueño, sueño muy fragmentado en la noche, despertarse muy temprano y no volver a dormirse, pesadillas vívidas, gritos nocturnos, somnolencia diurna.


Problemas Asociados
Los síntomas no motores de la enfermedad se enmarcan dentro de los trastornos de sueño, la lentitud generalizada, la apatía, el cansancio, la ansiedad, la depresión, los trastornos de conducta, el estreñimiento, la hipotensión, la dermatitis seborreica, los trastornos en la micción y la sialorrea (exceso de salivación).
Los problemas asociados a estos síntomas y al resto son:
- Dolores de tipo muscular o articular.
- Fatiga, agotamiento fácil, cansancio crónico.
- Incontinencia urinaria.
- Problemas sexuales: habitualmente falta de deseo sexual, impotencia o frigidez, aunque también se puede dar justo lo contrario: excitación excesiva de deseos sexuales o eyaculación retardada o retrógrada.
- Trastornos depresivos y aislamiento social.
Sudoración excesiva y crisis de seborrea.
- Trastornos respiratorios.
- Trastornos de la deglución (se traga mal y solo semi-líquidos).
- Trastornos oculares: sequedad de ojos, picor, visión doble, falta de enfoque visual.
- Enlentecimiento de las funciones psíquicas (bradifrenia).
Los problemas asociados a estos síntomas y al resto son:
- Dolores de tipo muscular o articular.
- Fatiga, agotamiento fácil, cansancio crónico.
- Incontinencia urinaria.
- Problemas sexuales: habitualmente falta de deseo sexual, impotencia o frigidez, aunque también se puede dar justo lo contrario: excitación excesiva de deseos sexuales o eyaculación retardada o retrógrada.
- Trastornos depresivos y aislamiento social.
Sudoración excesiva y crisis de seborrea.
- Trastornos respiratorios.
- Trastornos de la deglución (se traga mal y solo semi-líquidos).
- Trastornos oculares: sequedad de ojos, picor, visión doble, falta de enfoque visual.
- Enlentecimiento de las funciones psíquicas (bradifrenia).
¿Cómo evoluciona la enfermedad de Parkinson?
El ritmo al que avanza el párkinson es muy variable de una persona a otra. Con la medicación adecuada y las terapias de rehabilitación adaptadas a cada caso, se puede frenar razonablemente su progresión y su intensidad (nivel de afectación en actividades de la vida diaria), por lo que se puede mantener una satisfactoria calidad de vida durante varios años.
En cuanto a la progresión de la enfermedad, dos investigadores, Hohen y Yhar establecieron 5 niveles:
* Estadío 1: Síntomas leves, afectan solo a una mitad del cuerpo.
* Estadío 2: Síntomas ya bilaterales, sin trastorno del equilibrio.
* Estadío 3: Inestabilidad postural, síntomas notables, pero el paciente es físicamente independiente.
* Estadío 4: Incapacidad grave, aunque el paciente aún puede llegar a andar o estar de pie sin ayuda.
* Estadío 5: Necesita ayuda para todo. Pasa el tiempo sentado o en la cama.
A pesar de esta clasificación, es importante tener en cuenta que no todos los afectados por esta enfermedad van a evolucionar hasta los últimos niveles, ya que se estima que sólo un 15% llegará a tener un deterioro tan grave como para requerir ayuda constante para realizar cualquier actividad, depender de otras personas y pasar la mayor parte del tiempo en una silla de ruedas o en la cama.
* Estadío 1: Síntomas leves, afectan solo a una mitad del cuerpo.
* Estadío 2: Síntomas ya bilaterales, sin trastorno del equilibrio.
* Estadío 3: Inestabilidad postural, síntomas notables, pero el paciente es físicamente independiente.
* Estadío 4: Incapacidad grave, aunque el paciente aún puede llegar a andar o estar de pie sin ayuda.
* Estadío 5: Necesita ayuda para todo. Pasa el tiempo sentado o en la cama.
A pesar de esta clasificación, es importante tener en cuenta que no todos los afectados por esta enfermedad van a evolucionar hasta los últimos niveles, ya que se estima que sólo un 15% llegará a tener un deterioro tan grave como para requerir ayuda constante para realizar cualquier actividad, depender de otras personas y pasar la mayor parte del tiempo en una silla de ruedas o en la cama.


¿Cómo se puede luchar contra el Parkinson?
El párkinson es una enfermedad neurodegenerativa que, hasta el momento, no tiene cura pero en la que sí se puede intervenir para paliar y controlar los síntomas, así como para mejorar la calidad de vida de los afectados.
Cuanto más precoz sea el diagnóstico y más temprano el inicio de los tratamientos, mayor será su efectividad.
Entre los distintos tipos de tratamientos y terapias se encuentran:
Medicación antiparkinsoniana: fármacos que aportan la dopamina que le falta al cerebro o que ayudan a aprovecharla mejor. Algunos de los fármacos utilizados con más frecuencia son:
- Levodopa (actualmente el fármaco más efectivo contra la enfermedad)
- Inhibidores de la COMT
- Inhibidores de la MAO-B
- Agonistas dopainérgicos
- Amantadina
- Fármacos anticolinérgicos
Medicación sintomática: fármacos que controlan molestias secundarias de muy diverso tipo.
Intervenciones quirúrgicas: reversibles o irreversibles, que ayudan a pacientes seleccionados a aliviar el párkinson. Las intervenciones más comunes son: estimulación cerebral profunda, palidotomía y talamotomía.
Rehabilitación con terapias complementarias tales como logopedia, fisioterapia, terapia ocupacional, psicología, hidroterapia, masajes, etc., que ayudan a mantener una vida activa y con el mayor grado de autocontrol de las funciones motoras.
Cuanto más precoz sea el diagnóstico y más temprano el inicio de los tratamientos, mayor será su efectividad.
Entre los distintos tipos de tratamientos y terapias se encuentran:
Medicación antiparkinsoniana: fármacos que aportan la dopamina que le falta al cerebro o que ayudan a aprovecharla mejor. Algunos de los fármacos utilizados con más frecuencia son:
- Levodopa (actualmente el fármaco más efectivo contra la enfermedad)
- Inhibidores de la COMT
- Inhibidores de la MAO-B
- Agonistas dopainérgicos
- Amantadina
- Fármacos anticolinérgicos
Medicación sintomática: fármacos que controlan molestias secundarias de muy diverso tipo.
Intervenciones quirúrgicas: reversibles o irreversibles, que ayudan a pacientes seleccionados a aliviar el párkinson. Las intervenciones más comunes son: estimulación cerebral profunda, palidotomía y talamotomía.
Rehabilitación con terapias complementarias tales como logopedia, fisioterapia, terapia ocupacional, psicología, hidroterapia, masajes, etc., que ayudan a mantener una vida activa y con el mayor grado de autocontrol de las funciones motoras.
